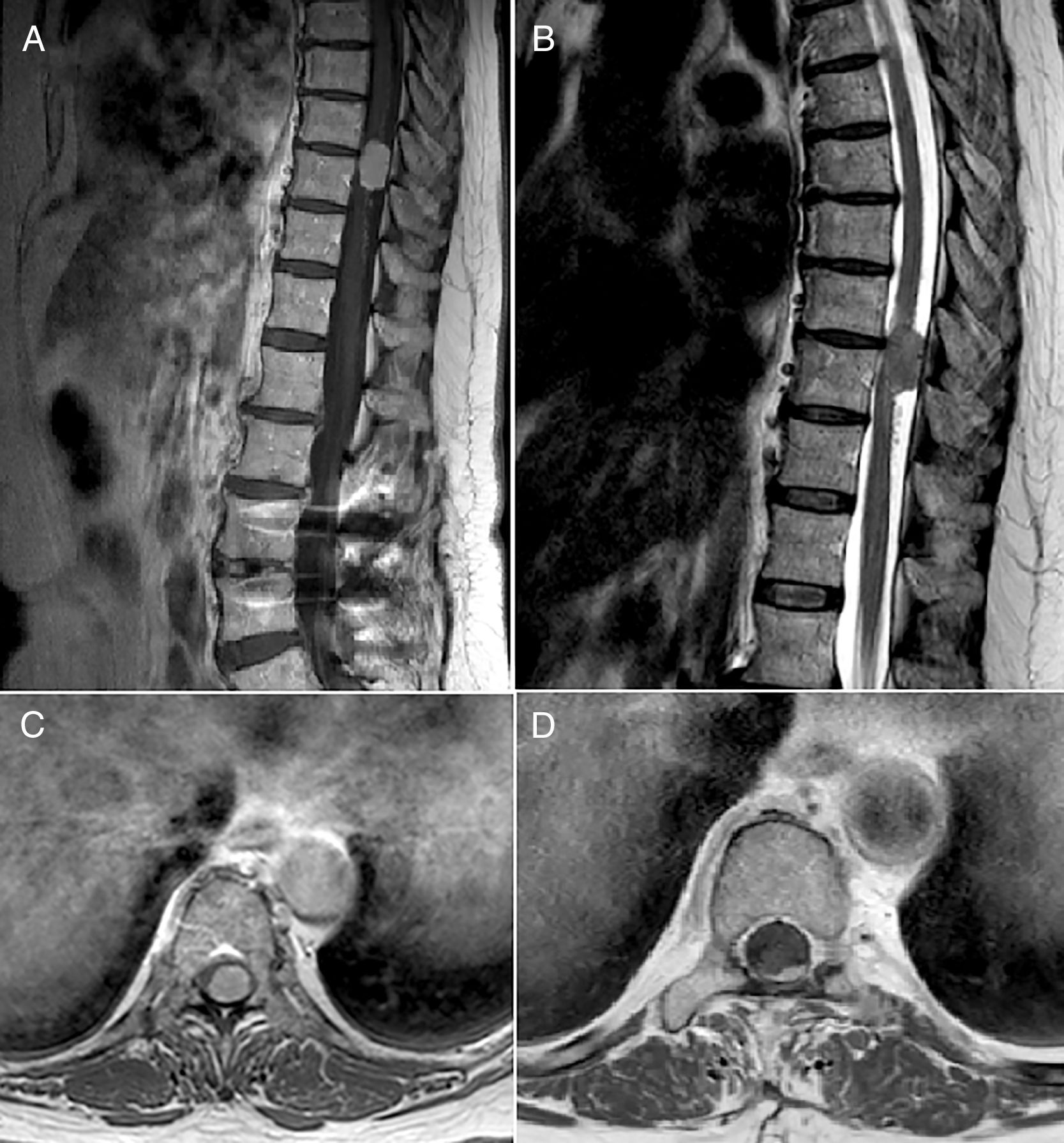
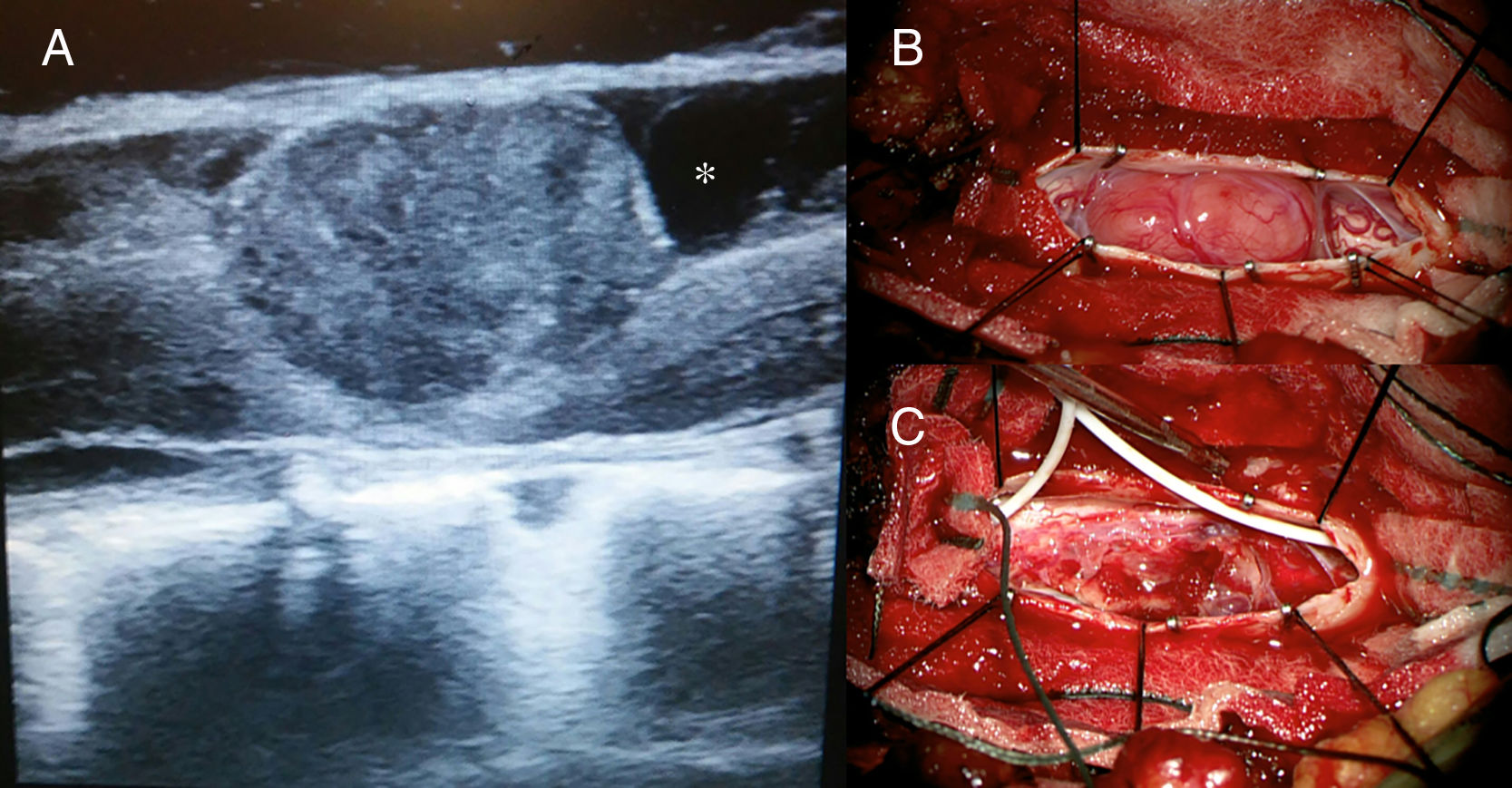
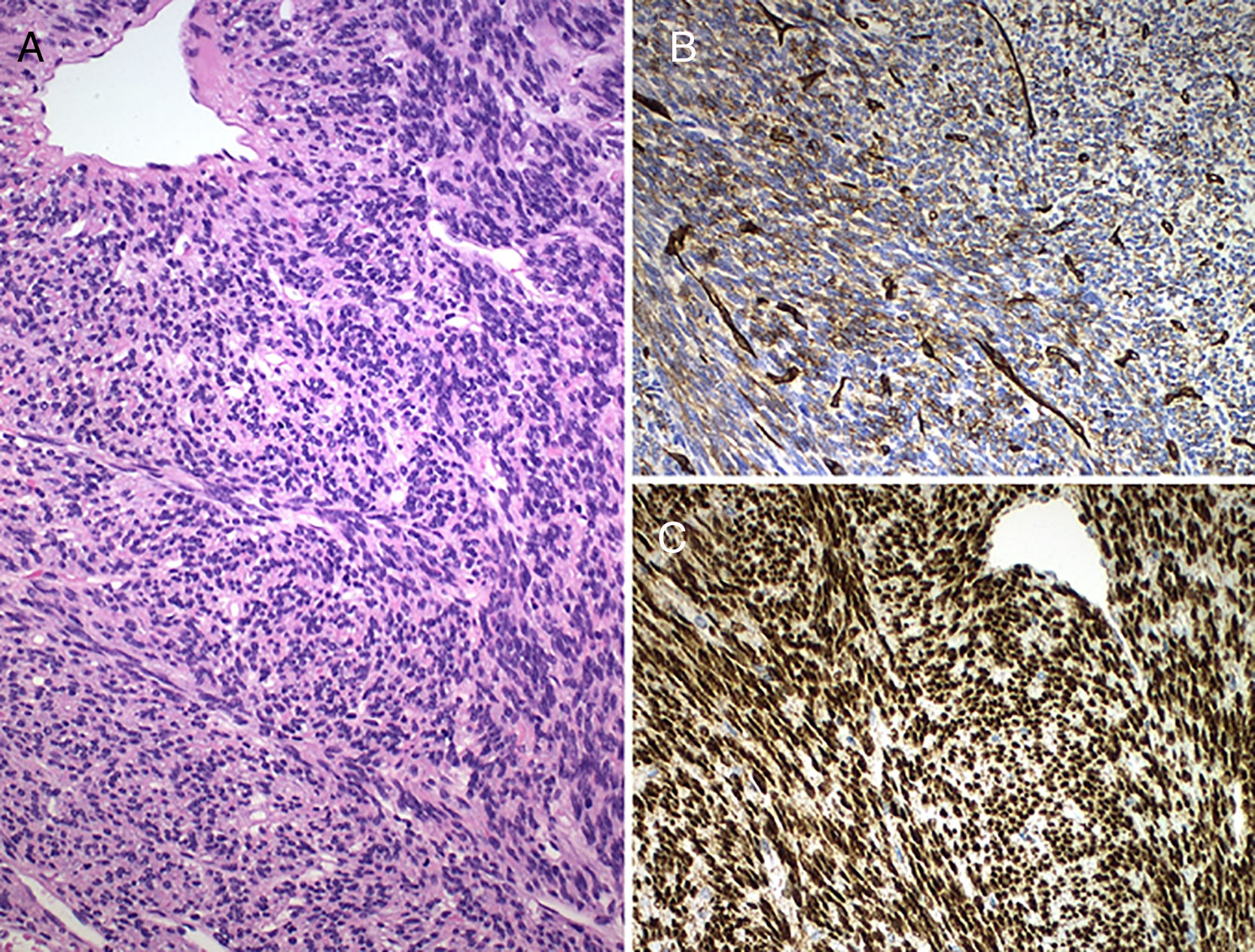
Los tumores fibrosos solitarios/hemangiopericitomas (TFS/HPC) son tumores mesenquimales fibroblásticos caracterizados por una fusión genética NAB2-STAT6 con una escasa incidencia en el sistema nervioso central (SNC), de los cuales los espinales son una minoría. Presentamos el caso de una mujer de 63 años con paraparesia progresiva y nivel sensitivo D6 que presentaba una lesión intradural extramedular a nivel D9-D10. Realizamos laminectomía con estudio ecográfico intraoperatorio en que visualizamos una lesión heterogénea con patrón infiltrativo afectando a la médula en varios puntos y realizamos resección de la misma. La immunohistoquímica reveló positividad para vimentina, CD34 y STAT6, Ki67 del 2%, diagnosticándose TFS/HPC fenotipo TFS. Los TFS/HPC del SNC son neoplasias raras que deberían tenerse en cuenta en el diagnóstico diferencial de este tipo de lesiones, la clínica y la resonancia magnética suelen llevar a errores en el enfoque diagnóstico. El apoyo de la ecografía intraoperatoria puede ayudar en la toma de decisiones quirúrgicas.
Solitary fibrous tumours/haemangiopericytomas (SFT/HPC) are fibroblastic mesenchymal neoplasms that harbour a genetic fusion of NAB2/STAT6. There are few reported cases in the central nervous system (CNS), of which spinal tumours are minority. We present a case of a 63-year-old woman with progressive paraparesis and a sensory level of T6. On the MRI we detected an intradural extramedullary lesion on T9-T10. We performed a laminectomy with an intraoperative ultrasound study in which we observed a heterogeneous lesion with an infiltrating pattern affecting the medulla at several points, and resection of the lesion. Immunohistological findings revealed positivity for vimentin, CD34 and STAT6; Ki-67 was 2%. A final diagnosis of SFT/HPC with SFT phenotype was made. SFT/HPC of the CNS is a rare neoplasm that should be taken into account in the differential diagnosis of these kinds of lesions, as clinical and MRI findings often lead to errors in diagnostic approach. The support of intraoperative ultrasound can assist in surgical decision-making.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".